[Sponsored Content by PwC] Im Falle einer Eskalation an der NATO-Ostflanke über das Gebiet der Ukraine hinaus hat die Aufnahme und Versorgung von Verwundeten und Flüchtlingen höchste Priorität. Jedoch reichen die bestehenden Verantwortlichkeiten und Ressourcen des Sanitätsdienstes der Bundeswehr (SanDstBw) nicht aus, um den Versorgungsanforderungen allein der deutschen Soldaten gerecht zu werden. Verschärfend wirkt zudem die Abhängigkeit Deutschlands und seiner Verbündeten von internationalen Zulieferern für essenzielle medizinische Güter, insbesondere aus Fernost. Ein strategischer Paradigmenwechsel ist daher unabdingbar.
Auch jüngste Vorkommnisse, insbesondere im Zusammenhang mit feindlichen Drohnen im NATO-Luftraum, verdeutlichen die stete Gefahr weiterer Eskalationen.[1]
„Die Kriegstüchtigkeit der Bundeswehr in den nächsten Jahren zu erhöhen, und zwar so schnell es geht, ist das oberste Gebot der Stunde“[2], so die noch immer geltende Aussage des Bundesverteidigungsministers Boris Pistorius.“
„Kriegstüchtigkeit“ wird in der Debatte häufig auf rein militärische Beschaffungsprojekte reduziert – getreu dem Prinzip: „mehr Waffen, mehr Abschreckung“. Die sanitätsdienstliche Leistungsfähigkeit muss jedoch deutlich mehr Beachtung finden. Deutschland ist als Anlehnnation und Drehscheibe für seine Partner in einer Schlüsselposition. Eine stabile medizinische Transport- und Versorgungsfähigkeit für Streitkräfte und Zivilbevölkerung ist zwingend – flankiert von robusten Produktions- und Lieferketten für Medizinprodukte. Mit unserer Analyse wollen wir dem SanDstBw Präsenz in der aktuellen Debatte verleihen und Lösungswege aufzeigen, die über das traditionelle Beschaffungsdenken hinausgehen.
[1] Deutschlandfunk, „Polen schießt erstmals russische Drohnen über eigenem Staatsgebiet ab“, 10.09.2025 https://www.deutschlandfunk.de/polen-schiesst-erstmals-russische-drohnen-ueber-eigenem-staatsgebiet-ab-100.html
[2] Bundesverteidigungsminister Boris Pistorius (SPD) am 13. Januar 2025 in Kassel
Rückblick: Die Situation des Sanitätsdiensts der Bundeswehr
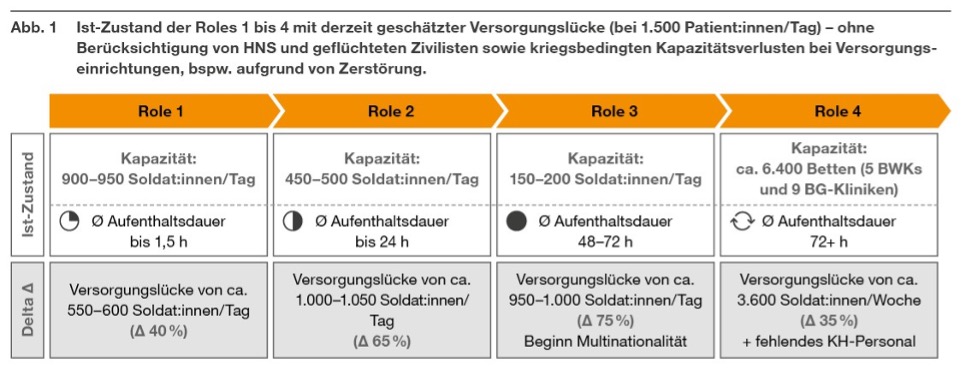
Die Analyse öffentlich verfügbarer Zahlen offenbart eine Reihe dringlicher Ansatzpunkte für den Kapazitätsausbau in der sanitätsdienstlichen Leistungserbringung: In einem realistischen Mass-Casualty (MasCal)-Szenario müsste Deutschland bis zu 1.500 verletzte Soldat:innen pro Tag versorgen und transportieren können. Nach aktuellen Einschätzungen fehlen dem SanDstBw jedoch auf allen vier Rettungsebenen (siehe Abb. 1) Kapazitäten in Bezug auf Betten, Transportmittel, Personal und Rehabilitationsmöglichkeiten – je nach Role und Szenario bis zu 75 Prozent.
Im vorliegenden Szenario[1] ist die Versorgungslücke bereits in Role 1 erheblich. Sie vergrößert sich, sobald Verwundete in rückwärtige Rettungsebenen verlegt werden müssen. Es kann davon ausgegangen werden, dass nach ca. 48 Stunden die Bettenzahl auf militärischer und angeschlossener Ebene (BWKs und BG-Kliniken) vollständig ausgeschöpft ist. Soldat:innen müssten dann auf zivile Krankenhäuser und Kliniken verteilt und dort behandelt werden.[2] Gemäß Priorisierung und Triage hätte dies auch unmittelbar Auswirkungen auf die medizinische Versorgung der Zivilbevölkerung in Deutschland.
[1] Vgl. PwC Whitepaper „Zeitenwende im Sanitätsdienst der Bundeswehr – Möglichkeiten zu Kapazitätssteigerungen in der Gesundheitsversorgung der Bundeswehr“ (2024).
[2] Vgl. Dr. D. Pennig, Generalsekretär der Deutschen Gesellschaft für Orthopädie und Unfallchirurgie (DGOU) und der Deutschen Gesellschaft für Unfallchirurgie (DGU), in: DGOU (Hrsg.), DGOU-Generalsekretär: „Wie gut sind Deutschlands Krankenhäuser auf den militärischen Bündnisfall vorbereitet?“, 22. Oktober 2024, https://idw-online.de/de/news841659, letzter Zugriff am 22.10.2024.
Veränderte Einsatzlage erfordert strukturelles Umdenken
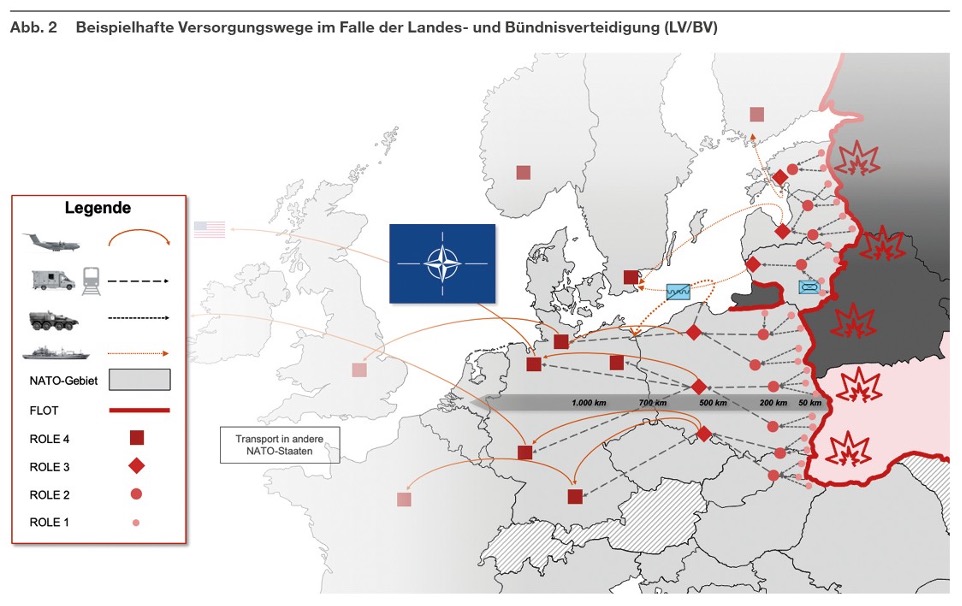
Die sanitätsdienstliche Einsatzlage an der östlichen Flanke des NATO-Bündnisgebiets wäre im Vergleich zu vergangenen Einsätzen der Bundeswehr, etwa in Mali, Afghanistan oder dem Kosovo, weitaus komplexer. Eine anfänglich fehlende Lufthoheit könnte die Evakuierungsmöglichkeiten zudem erheblich einschränken. Große Entfernungen zwischen Versorgungseinrichtungen erhöhen zusätzlich die Gefährdung aller Versorgungseinheiten und erfordern den flexiblen Einsatz geschützter (medizinisch ausgestatteter) Fahrzeuge.
Die Verlegung ausländischer Truppen und Güter über deutsches Territorium setzt auch Logistik- und Versorgungseinrichtungen einem erhöhten Risiko aus. Störungen oder gar Angriffe auf diese vulnerablen Punkte würden nicht nur militärische, sondern auch zivile Einschränkungen verursachen.
Fünf Handlungsfelder
Um den erhöhten Anforderungen an die sanitätsspezifische Versorgung gerecht zu werden, ist ein strategisches sowie taktisches Umdenken auf allen Ebenen notwendig. Dazu ist es zwingend erforderlich, auch die zivile Beitragsfähigkeit in den Blick zu nehmen. In den folgenden fünf Handlungsfeldern werden konkrete Vorschläge für Umsetzungsmaßnahmen dargelegt.
Handlungsfeld 1: Stärkung von Command & Control (C2)
Zentraler Stellhebel für eine solide Krisen- und Versorgungsbereitschaft ist die zivil-militärische Zusammenarbeit (ZMZ) sowie die grenzüberschreitende Zusammenarbeit der NATO-Mitgliedstaaten zur gesamtheitlichen Führung und Steuerung der notwendigen Aktivitäten und Ressourcen. Sie sollte auf Basis eines interoperablen, multinationalen Sanitäts-Lagebilds (digitales San-Lagebild) erfolgen.
Die zentrale Krankenhaussteuerung, wie in Israel beispielsweise durch das Gesundheitsministerium, ermöglicht schnellere Reaktionen. In Deutschland könnte eine ressortübergreifende Institution mit zentralen Lagedaten ähnliches leisten.[1][2]
Ob sich das bestehende Kleeblatt-Konzept zur länderübergreifenden Patientenverlegung für die erwartbar hohen Patientenzahlen skalieren lässt, muss geprüft werden. Eine Erweiterung um ein militärisches digitales Patienten-Tracking-System ist dafür essenziell. Auch sollte die Rolle des Military Medical Coordination Centre Europe (MMCC-E) als Brücke zwischen NATO- und EU-Strukturen gestärkt werden.
Folgende Maßnahmen sind aus unserer Sicht hilfreich, um das Command & Control zu stärken:
- Verabschiedung eines Gesetzes für ressortübergreifende Governance im MasCal-Fall mit klaren Verantwortlichkeiten und Aufgaben für die gesamtheitliche Steuerungsfähigkeit in spezifischen Szenarien (inklusive Spannungsfall nach §80a GG)
- Schaffung einer schlanken Ablauf- und Aufbauorganisation zwischen Bundeswehr, zivilen und nachrangig internationalen Leistungserbringern in der Rettungskette
- Realisierung einer geeigneten IT-gestützten Lagebildfähigkeit für belegte und freie Versorgungskapazitäten entlang der gesamten Rettungskette
Handlungsfeld 2: Skalierung der sanitätsdienstlichen Leistungsfähigkeit
Taktische und strategische Patiententransporte sowie die Versorgung müssen den Anforderungen von Land-, Luft- und Seeoperationen in einem LV/BV-Szenario entsprechen. Vorhandene Kapazitäten ließen sich durch schnell umrüstbare zivile Transportmittel effizient ergänzen. Autonome Systeme, etwa für die Versorgung mit Sanitätsmaterial, bieten großes Potenzial zur Stärkung der Systemresilienz.[3]
Tatsächlich steht die effektive Einbindung ziviler Ressourcen noch am Anfang. Mit Blick auf Deutschlands Rolle als Drehscheibe ist die bestehende Transport- und Versorgungsinfrastruktur zu fragil.
Es muss ein Perspektivwechsel stattfinden: dazu zählt, eine Enabling-Infrastruktur zu schaffen, die alle zivilen Stakeholder besser einbindet. Nächste Schritte könnten beispielsweise die folgenden sein:
- Analyse der aktuellen logistischen Leistungsfähigkeit und Ermittlung des Anpassungsbedarfs im System der Gesundheitsversorgung der Bundeswehr (GesVersBw)
- Nutzung von Forward Surgical Elements (FSEs)[4], um schnelle chirurgische Eingriffe nahe der Frontlinie zu ermöglichen, schwerverletzte Patient:innen zu stabilisieren und einer Versorgungseinrichtung zuzuführen (Golden Hour of Shock)[5]
- Verstärkte und skalierbare Erste-Hilfe-Ausbildung für Soldat:innen und der Zivilbevölkerung bis zur Ebene Einsatzersthelfer:in B oder erweiterten Fähigkeiten, um die Überlebenschancen unmittelbar nach einer Verwundung signifikant zu steigern
[1] Vgl. Adini, H., Peleg, K. (2013), On Constant Alert: Lessons to be Learned from Israel’s Emergency Response to Mass-Casualty Terrorism Incidents, in: Health Affairs, Vol. 32 (12), https://www.healthaffairs.org/doi/10.1377/hlthaff.2013.0956?url_ver=Z39.88-2003&rfr_id=ori%3Arid%3Acrossref.org&rfr_dat=cr_pub++0pubmed, letzter Zugriff am 24. Oktober 2024.
[2] Vgl. Gozlan et al. (2024), October 7th 2023 mass casualty incident in southern Israel: lessons for emergency preparedness and management, in: Israel Journal of Health Policy Research, Vol. 13 (67), https://ijhpr.biomedcentral.com/articles/10.1186/s13584-024-00651-7, letzter Zugriff am 24.Oktober 2024
[3] Vgl. Gharst, G., Tulio Jr., A. (2023), Unmanned MedEVac: Drones over the Battlefield, https://warroom.armywarcollege.edu/articles/unmanned-medevac/, letzter Zugriff am 24. Oktober 2024.
[4] Mobile chirurgische Einheiten, ähnlich den Forward Surgical Teams der US-Armee.
[5] Vgl. Graham, R. F., Accelerating Change to Survive, in: Journal of Indo-Pacific Affairs 6, Nr. 3 (2023), S. 18–36., https://www.airuniversity.af.edu/JIPA/Display/Article/3371472/accelerating-change-to-survive/#footnote-008-backlink, letzter Zugriff am 24. Oktober 2024.
Handlungsfeld 3: Resilienzerhöhung, strategische Bevorratung und Stärkung der Beschaffung und Materiallogistik
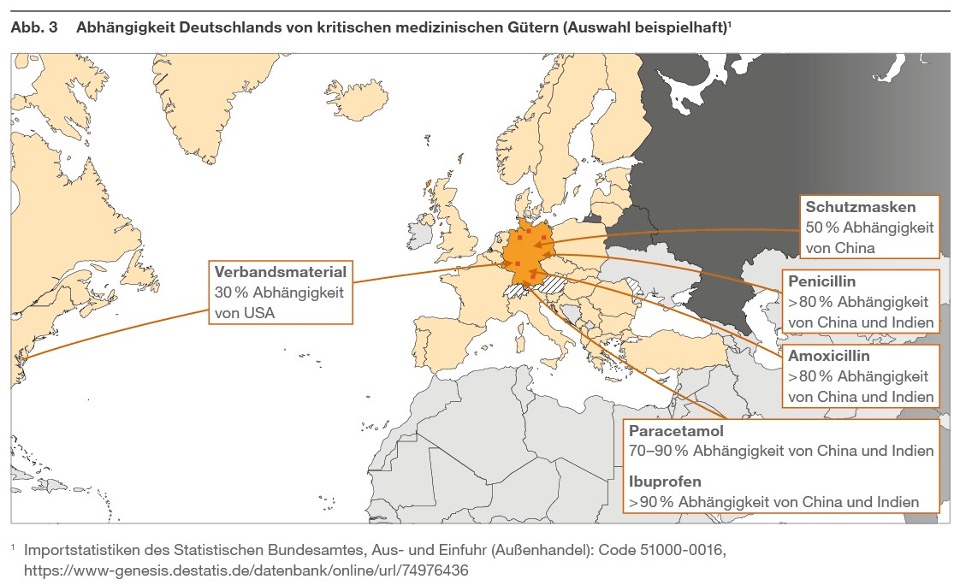
Eine robuste Krisen- und Versorgungsbereitschaft erfordert eine moderne Infrastruktur und widerstandsfähige Lieferketten. Neben langfristigen Beschaffungsaufträgen können smarte Versorgungseinrichtungen mit dezentralisierter Lagerkapazität die Materialverfügbarkeit signifikant erhöhen, während flächendeckende Standardisierung von Materialflüssen die Materialeinsatzfähigkeit steigert. Es bedarf ressortübergreifender Strategien für eine größtmögliche Fertigungstiefe und technologische Souveränität für Medizinprodukte. Zentral ist die systematische Bevorratung von kritischen Wirkstoffen (API, Active Pharmaceutical Ingredient). Andernfalls können bestehende Abhängigkeiten (siehe Abb. 3) nicht signifikant reduziert werden.[1][2]
Frankreich hat bereits 2022 die Paracetamol-Produktion in Europa durch die Errichtung neuer Produktionsanlagen wiederbelebt.[3] Ein wichtiger Schritt für die Stärkung der europäischen Medikamentenautonomie.
[1] Vgl. Europäischer Rechnungshof (2025), Kritischer Arzneimittelengpass: EU-Maßnahmen brachten einen Mehrwert, strukturelle Probleme bleiben jedoch bestehen, Sonderbericht 19/2025, https://www.eca.europa.eu/ECAPublications/SR-2025-19/SR-2025-19_DE.pdf, letzter Zugriff am 24. Oktober 2024.
[2] Vgl. Progenerika (2020), Woher kommen unsere Wirkstoffe? Eine Weltkarte der API-Produktion, https://www.progenerika.de/studien/woher-kommen-unsere-wirkstoffe/, letzter Zugriff am 24. Oktober 2024.
[3] Vgl. Pharmazeutische Zeitung (2022), Paracetamol erstmals wieder in Europa produziert, https://www.pharmazeutische-zeitung.de/paracetamol-erstmals-wieder-in-europa-produziert-135277/, letzter Zugriff am 24. Oktober 2024.
Deutschlands Materialmanagement ist nach wie vor ausbaufähig. Die NATO-Vorgabe von 30 Tagen Materialbestand sollte deutlich übertroffen werden. Wir schlagen daher folgende Schritte vor:
- Implementierung einer verbesserten und vereinfachten Beschaffungsstrategie für alle relevanten Warengruppen (Einzelverbrauchsgüter), inklusive klarer Priorisierung und Reduzierung von Genehmigungsfristen
- Identifizierung und Nutzung alternativer Finanzierungsmöglichkeiten, wie Leasing für Großgeräte
- Vereinbarung von Nutzungs- und Umrüstgarantien für relevante zivile Transportkapazitäten
- Untersuchung der aktuellen Lieferketten und Anbieter zur Identifizierung von Schwachstellen
- Gezielte Subventionierung für inländische Medikamentenproduktion (Reshoring) und Biotech; kurzfristige strategische Lagerung kritischer Medizinprodukte und APIs, mit Mindestvorrat von 6 Monaten
- Erarbeitung nationaler sowie EU-weiter Bevorratungsstrategie und Anpassung bestehender Lagerstrategien für medizinischer Güter sowie Einführung von Shelf-Life-Extension-Programmen
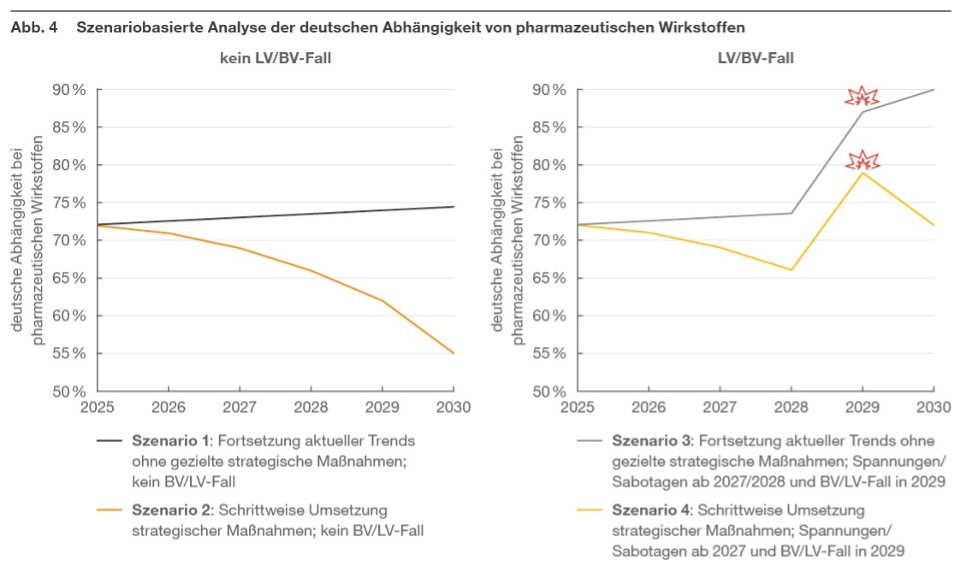
Abbildung 4 zeigt eine szenariobasierte Prognose der deutschen Abhängigkeit von pharmazeutischen Wirkstoffen bis 2030, differenziert nach vier strategischen Entwicklungspfaden. Die Analyse kontrastiert zwei Baseline-Szenarien (ohne LV/BV-Fall) und verdeutlicht, dass eine signifikante Reduktion der Abhängigkeit nur durch ein beschleunigtes Resilienzprogramm erreichbar ist (Szenario 2). Passivität führt zu persistierender Vulnerabilität (Szenario 1). Bei systematischer Umsetzung übergreifender Maßnahmen kann die Abhängigkeit von internationalen Lieferketten im Fall eines BV/LV-Falls spürbar gesenkt werden. Wenngleich eine weitreichende Autarkie bis 2030 unrealistisch bleibt, würde so das Gesamtsystem Verteidigung und Versorgung insgesamt resilienter (Szenario 4).
Handlungsfeld 4: Effizienzsteigerung im Patient Flow Management
In den Niederlanden hat die Transformation des zivilen Patient Flow Managements (PFM) die Nutzung der Krankenhauskapazitäten durch Steuerung des Patientenflusses signifikant verbessert.[1] Durch die organisatorische Vernetzung von Notaufnahmen und niedergelassenen Praxen wurden Wartezeiten und Engpässe nachhaltig minimiert. Auch Israels Traumasystem zeigt beeindruckende Anpassungsfähigkeit. Es kann auf „Kriegsmodus“ umschalten– mit klaren Versorgungsebenen und effizienter Patientenverteilung, spezialisiert für militärische Kontexte.
Das deutsche Gesundheitssystem leidet nach wie vor unter Ineffizienzen und Bürokratie. Material- und Personalpotenziale müssen für eine effektivere, widerstandsfähigere Versorgung freigesetzt werden. Die schnelle Validierung und Skalierung neuer PFM-Ansätze ist zwingend. Dafür könnten die nächsten Schritte hilfreich sein:
- Analyse von Steuerungs-, Kern- und Unterstützungsprozessen in der Patient:innenversorgung zur Identifikation von Engpässen, Redundanzen und Ineffizienzen
- Konzeptionierung einer ausgewogenen und bedarfsgerechten Rettungskette inklusive Ressourcenzuteilung[2], u.a. Prüfung, ob das aktuelle Rollenmodell mit seinen Aufgaben und Verantwortlichkeiten im Vergleich mit anderen Nationen angepasst werden muss
Umsetzung und Weiterentwicklung bereits geplanter und begonnener Digitalisierungsmaßnahmen im Gesundheitswesen der Bundeswehr unter Berücksichtigung notwendiger Schnittstellen zu zivilen Gesundheits-IT-Systemen
[1] De Koning et al. (2022): Managing Hospital Capacity: Achievements and Lessons from the COVID-19 Pandemic, in: Prehospital and Disaster Medicine, Vol 37 (5), https://www.cambridge.org/core/journals/prehospital-and-disaster-medicine/article/managing-hospital-capacity-achievements-and-lessons-from-the-covid19-pandemic/4756C9D68CD4AEE14B92A59C1D5521AB, letzter Zugriff am 24. Oktober 2024.
[2] Im Sinne eines gehärteten Patient Evacuation Coordination Centre (PECC).
Handlungsfeld 5: Skalierbarkeit des medizinischen Personalkörpers
Bis mittelfristige Maßnahmen greifen muss bestehendes Personal weiter entlastet werden. Für den Ernstfall müssen Pläne für die Reduktion nicht essenzieller medizinischer Dienstleistungen sowie zur Verlagerung von Grundversorgungsaufgaben auf kommunale Akteure (z.B. Familie und pensionierte Fachkräfte) erarbeiten werden.
Der SanDstBw verzeichnet trotz guter Bewerbungslage kaum Personalwachstum– vielversprechende Kandidaten scheitern oft an fehlenden Dienstposten. Ein radikaler Wandel ist essenziell: Optimierung der Ausbildung und Inübunghaltung, gezielte Rekrutierung und erhöhte Durchlässigkeit zum zivilen Sektor sowie internationalen Partnern.
Das könnten die nächsten Schritte in diesem Handlungsfeld sein:
- Ressortübergreifende Konzeptionierung eines durchlässigen Systems zwischen militärischem und zivilen Gesundheitssystems zur optimalen Einbindung von medizinischem Fachpersonal inklusive Pflegekräften sowie Ausbau der Reservefähigkeiten
- Gezielte Anpassungen in der Ausbildung und im In-Übung-Halten von medizinischem Personal mit einem verstärkten Fokus auf Kriegsverletzungen
- Freisetzung von Sanitätspersonal in der Bundeswehr durch Fokussierung auf Kernfähigkeiten und Reduktion administrativer Aufgaben, bspw. mithilfe von Technologieeinsatz
Fazit
Die vorgestellten Maßnahmen basieren auf einer fundierten Auswahl, die in Gesprächen mit Experten aus dem militärischen und zivilen Gesundheitswesen sowie dem globalen PwC-Netzwerk entwickelt wurden. Sie bieten pragmatische Ansätze zur Stärkung der strategischen Resilienz und Versorgungssicherheit. Für vertiefende Diskussionen und maßgeschneiderte Lösungen stehen wir Ihnen gerne zur Verfügung.
Hier geht es zum gesamten PwC-Artikel aus 11/2024:
PwC Whitepaper – Zeitenwende im Sanitätsdienst der Bundeswehr